Die Diagnose beschreibt, was mir fehlt. Warum ich Schmerzen, Durchfall oder Bluthochdruck habe. Sie ist der Schlüssel zu einer Therapie, die mich von meinem Problem befreit. Soviel zur Theorie.
Die Realität sieht leider oft anders aus. Eine falsche Diagnose bedeutet in der Regel eine falsche Therapie. Die Genesung wird zur Glückssache. Im schlimmsten Fall verschlimmert sich das Problem. Für den Patienten ein Horror-Szenario.
Schauen wir uns dazu ein paar Beispiele aus der Praxis an....und was daraus geworden ist.
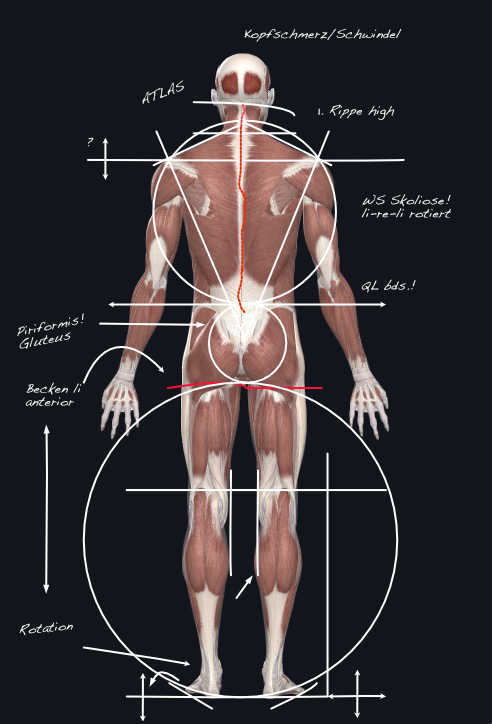
So sollte eine Diagnose entstehen
In der Theorie läuft die Diagnostik nach einem festen Schema ab. Am Ende der Untersuchung steht eine Diagnose, die die Ursachen eines krankhaften Zustandes beschreibt.
Ganz so einfach ist das jedoch nicht immer. Manchmal fehlt die Zeit, wie zum Beispiel in der Notfallmedizin, oder es müssen längerwierige Untersuchungen durchgeführt werden. Letzteres zum Beispiel um Erreger einer Infektionskrankheit zu ermitteln.
Aus diesem Grunde gibt es auch den Begriff der Verdachtsdiagnose. Es sieht so aus, als ob....
Das klingt vielleicht für den Laien nach Leichtfertigkeit. Aber durch solche Vorgehensweisen können Menschenleben gerettet werden.
Diagnose in der Orthopädie
Die Diagnostik in der Orthopädie baut auf den klassischen 3 Schritten auf:
- Anamnese Gespräch
Aufnahme der Symptome (Beschwerden), Vorerkrankungen, Entwicklung der Problematik usw. - Klinische Untersuchung
körperliche Untersuchung, IPPAF (Inspektion, Palpation, Perkussion, Auskultation, Funktionsprüfung) d.h. Betrachten, Abtasten, Abklopfen, Abhören und Testen - Apparative Untersuchung
Labor, Neurologische Tests, Röntgen, CT, MRT usw.
Je nach vorhandenem Problem werden Schwerpunkte der Diagnostik gewählt. Auch überweist der Orthopäde unter Umständen an einen Spezialisten, z. B. an einen Radiologen, Neurologen oder Rheumatologen.

Diagnosen-Realität in der Praxis
Schauen wir uns zunächst die 3 Schritte der Diagnostik an - Anamnese Gespräch, klinische Untersuchung und apparative Untersuchung.
Anamnese Gespräch
Patientin, 68 Jahre, kann seit einigen Wochen mit dem linken Fuß kaum auftreten.
Die Patientin betritt den Behandlungsraum. Orthopäde sitzt hinter PC und tippt. Patientin soll sich an einen Besprechungstisch setzen. Orthopäde fragt nach dem Problem. Nachdem die Patientin berichtet, dass sie mit dem linken Fuß kaum auftreten kann vor Schmerzen, soll sie den Schuh ausziehen.
Aus circa 3 Metern Entfernung, hinter dem PC sitzend, diagnostiziert der Orthopäde Hammerzehen. Sie möge sich draussen einen Termin für eine ambulante OP geben lassen.
Ich gebe zu, das war ein Extrem-Beispiel. Die Patientin hatte geringgradige Hammerzehen. Das Problem war jedoch im Bereich der Fußfaszien, verkürzten Wadenmuskeln und Faszienstörungen im Sprunggelenk. Die Patientin konnte nach der Behandlung wieder schmerzfrei laufen.
Patient, 49 Jahre, klagt über Hüftschmerzen.
Der Patient klagt gegenüber dem Orthopäden über Hüftschmerzen links. Der Orthopäde schickt den Patienten direkt zum Röntgen in den praxisinternen Röntgenbereich.
Die Diagnose lautet anschliessend Arthrose in der Hüfte. Er bekommt eine Spritze und eine "10er Karte" Physio.
Dieses Beispiel beschreibt fast schon die Regel. Hätte sich der Orthopäde einfach nur mal zeigen lassen, wo es es dem Patienten weh tut, dann hätte er sich diese Falschdiagnose sparen können.
Der Patient war nach der Behandlung der Beckenschiefstellung und der Bein- und Gesäßmuskulatur schmerzfrei.
Klinische Untersuchung
Patient, 52 Jahre, klagt über immer wiederkehrende Rückenschmerzen in der Lendenwirbelsäule.
Nach Auswertung der Röntgenuntersuchung hat der Patient keine nennenswerten Schädigungen an der Wirbelsäule. Der Orthopäde diagnostiziert daraufhin Senk- / Knick- und Spreizfüsse. Linker Fuß deutlich in suppinierter Haltung. Er bekommt ein Rezept für Einlagen.
Man könnte es fast willkür nennen, dass ausgerechnet die Füße betrachtet wurden. Die Einlagen brachten keine Besserung.
Hätte man sich die Beckenstellung betrachtet und behandelt, hätte man direkt eine Besserung der Problematik erreicht.
Ferner waren die Hüftbeuger stark verkürzt und die Fehlstellung des Fusses in Suppination war in wenigen Minuten durch Behandlung der Faszien, Muskulatur und ein bisschen Chiropraktik behoben.
Der Patient war nach der Behandlung schmerzfrei und nahm die Einlagen aus den Schuhen.
Patientin, 72 Jahre, starke Knieschmerzen seit vielen Jahren.
Immer und immer wieder die gleiche Prozedur. Der Orthopäde tastet das Knie ab. Probiert das Knie zu beugen. Mal ist Röntgen angesagt, mal eine Punktion. Die Diagnosen immer Arthrose und zwar von Jahr zu Jahr höhergradig. Zuletzt sollte ein neues Kniegelenk für Linderung sorgen.
Bei meinem Versuch das Sprunggelenk abzutasten, schrie die Patienten vor Schmerzen. Nach 20-30 Minuten vorsichtiger Behandlug der Faszien am Sprunggelenk, hatte die Patientin plötzlich keinerlei Schmerzen mehr im Knie.
Sie konnten seit Jahren das erste mal wieder in die Hocke gehen und sich auf den Boden knien.
Auch hier handelt es sich wieder um ein extremes Beispiel. Es zeigt jedoch, wie engstirnig an dem Ort des Schmerzes festgehalten wird.
Apparative Untersuchung
Patient, 65 Jahre, wacht morgens mit extremen Knieschmerzen auf und kann kaum auftreten.
Der Orthopäde lässt sofort ein MRT machen. Die Diagnosen daraufhin lauten: Knochenödem in Schienbein, medial eingerissener Meniskus, Kniegelenkserguss und höhergradige Arthrose. Patient erhält ein Schmerzmittel, Orthese und 2 Gehhilfen und die Anweisung auf Hochlagerung des Beines. Vermutlich sollte bald ein Kniegelenkersatz notwendig werden.
Der Patient kam zu mir, da er eine zweite Meinung wollte. Aufgrund der plötzlich aufgetretenen Schmerzen konnte ich nicht an diese Diagnosen als Schmerauslöser glauben.
Es gab keinen naheliegenden Auslöser wie Sturz oder stärkere, ungewohnte Belastung.
Ich habe Füße, Sprunggelenke und Beine behandelt und getestet. Die Schmerzen waren deutlich geringer und leichte Belastung war möglich. Ich habe ihm Retterspitz Umschläge wegen der Schwellung empfohlen und leichtes Radfahren zum Abtransport der Flüssigkeitseinlagerung.
Zusätzlich sollte er einen anderen Orthopäden zur Beurteilung der Schädigungen an Meniskus und dem Knochenödem konsultieren.
Die Zweitmeinung des zweiten Orthopäden bestätigte meine Vermutung, dass diese nicht Schmerzursache sein könnten.
Einige weitere Behandlungen an Muskulatur und Faszien machten den Patienten schmerzfrei.
Hauptursachen falscher Diagnosen
1. DAVOS Methode
Nein, es handelt sich nicht um eine Untersuchungsmethode, die in dem bekannten Winterskiort im Kanton Graubünden in den Schweizer Alpen erfunden wurde.
DAVOS steht für "Da Wo's weh tut". Was vielleicht etwas lustig klingt, ist leider das am häufigsten verbreitete Grundproblem bei Diagnosen.
Natürlich ist es nicht grundsätzlich verkehrt, am Ort des Schmerzes nach einer Schmerzursache zu suchen. Gerade bei Traumata wie Stürzen wird sehr häufig dort auch eine Verletzung zu finden sein.
Häufig wird aber in solchen Situationen die wahre Schmerzursache nicht diagnostiziert.
Dem 80 jährigen Tennisspieler, der sich das Knie verdreht hat, bekommt lediglich die Diagnose Arthrose!? Faszienverletzungen und muskuläre Einschränkungen kann man auf der Röntgenaufnahme eben nicht sehen.
Die Davos Methode basiert auf der zweiten Hauptursache für falsche Diagnosen.
2. Schmerzverständnis
Allgemein herrscht die Auffassung, dass bei einem Schaden etwas verletzt, geschädigt bzw. "kaputt" ist.
Schmerzt also das Knie, dann muss dort etwas verletzt oder geschädigt sein. Es folgt die Davos Methode. Wird außer einer Arthrose nichts gefunden, steht die Diagnose Arthrose.
Schmerz ist jedoch auch ein Warnsignal des Körpers, ähnlich wie Hunger oder Durst.
So verhindert zum Beispiel der Schmerz, das wir eine Bewegung in einem blockierten Gelenk ausführen.
Ein gebrochenes Bein tut weh. Bei einem "sauberen" Bruch tut das Bein nach einer Stabilisierung (Gips, Orthese) schnell nicht mehr weh. Obwohl das Bein doch noch Wochen braucht, bis es der Knochen wieder geheilt ist.
Jeder Arzt oder Therapeut schaut doch auch erst nach verspannten Schultern, wenn der Patient über Kopfschmerzen klagt...
3. Ursache und Wirkung
Stellen Sie sich vor Sie haben Rückenschmerzen. Der Orthopäde diagnostiziert nach MRT einen Bandscheibenvorfall.
Sie freuen sich vermutlich, dass er keine Notwendigkeit für eine OP sieht. Sie bekommen einen "10er Karte" Physio.
Warum dieses Szenario?
Dies ist ein typisches Beispiel für falsche Diagnosen. Die Diagnose ist zwar insofern richtig, als das Sie tatsächlich einen Bandscheibenvorfall haben. Was jedoch fehlt ist die Diagnose bezüglich Ihrer Rückenschmerzen.
Ein Bandscheibenvorfall tut grundsätzlich nicht weh. Sollte der ausgetretene Kern jedoch auf einen Nerv drücken, dann haben Sie definitiv (ausstrahlende) Schmerzen und eine OP ist angesagt.
Warum also haben Sie Rückenschmerzen und was führte zu dem erhöhten Druck auf die Bandscheibe?
Der Arzt oder Therapeut muss unterscheiden zwischen Ursache und Wirkung. Die Wirkung kann ein Symptom sein wie Bandscheibenvorfall, Gelenkblockade, Schleimbeutelentzündungen usw.
4. Differentialdiagnose vs. Statik und Bewegungsabläufe
Wie unterscheidet sich ein Anamnese-Gespräch mit einen Arzt von anderen Patienten?
Der Arzt erzählt Ihnen was er nicht hat.
Das ist kein Witz. In meiner Praxis erlebe ich das immer wieder. Man könnte es Ausschlußdiagnostik nennen. Ein Arzt lernt, genau so zu denken. Jeder Arzt hat in seinem Fachgebiet eine Anzahl möglicher Diagnosen.
Um schnell zum Ergebnis zu kommen, sind diese nach Häufigkeit gegliedert und die Untersuchungen dementsprechende "strukturiert".
Die Wahrscheinlichkeit, dass Ihre Diagnose Arthrose lautet, ist folglich mit steigendem Alter extrem hoch. Das Arthrose jedoch erst in weit fortgeschrittenem Stadium Schmerzen verursachen kann....das spielt hier meist keine Rolle.
Warum sehe ich bei den meisten Patienten Probleme, die sie selbst noch nicht realisiert haben? Warum fühlen sich viele Patienten nach einer Behandlung wie ein neuer Mensch?
Der Mensch ist Gesamtwerk. Ein Turm aus lauter Bausteinen. Wenn es in diesem Kunstwerk irgendwo nicht stimmt, dann ist der gesamte Turm instabil. Probleme, der Mediziner sagt Symptome, zeigen sich dann mal an der einen Stelle und mal an einer anderen Stelle.
Der Körper entwickelt Schon- und Fehlhaltungen, die zu einschränkten oder unnatürlichen Bewegungsabläufen führen.
Chancen und Risiken falscher Diagnosen
Ich denke ein Risiko liegt sofort auf der Hand: Sie werden Ihre Schmerzen nicht los.
Sind Sie Ihren Schmerz losgeworden, so haben Sie unter Umständen trotzdem noch ein erhebliches Risiko. Ein kurzzeitige Besserung bedeutet nicht, dass Sie Ihr Grundproblem los sind.
Es ist zum Beispiel fast typisch, nach einem Bandscheibenvorfall irgendwann den nächsten zu bekommen.
Auch wenn Ihre Diagnose Ihr Problem zum Teil richtig beschreibt, so fehlt oft die Diagnose Ihres Grundproblems. In diesem Beispiel die Ursache für den erhöhten Druck auf die Wirbelsäule.
Merke: Wenn nur nach der DAVOS Methode untersucht wurde, ist die Wahrscheinlichkeit einer falschen bzw. unvollständigen Diagnose eklatant hoch. Fragen Sie grundsätzlich Ihren Arzt oder Therapeuten nach dem Warum.
Wieso sollte es Chancen bei falschen Diagnosen geben?
Es gibt Diagnosen, die keine Besserung in Aussicht stellen oder drastische Einschränkungen bedeuten.
Stellen Sie vor, dass ist eine Fehldiagnose.
Das klingt jetzt vielleicht etwas einfach oder naiv. Ich habe X und sag mir einfach, dass diese Diagnose falsch ist.
Stimmt. So funktioniert das nicht und so ist das auch nicht gemeint.
Wie sieht denn oftmals die Realität aus? Der Patient bekommt eine Diagnose XYZ und Therapie. Die Probleme bleiben oder kommen relativ schnell wieder. Die Therapie wird wiederholt. Irgendwann wird der Therapeut gewechselt und die gleiche Therapie zum x-ten mal wiederholt.
Stimmte hier die Diagnose XYZ, d.h. wurde die Diagnose hinterfragt? Die Wahrscheinlichkeit ist sehr hoch, dass ein Orthopäde die Diagnose eines anderen Orthopäden gleich diagnostiziert. Das liegt einfach daran, dass die Untersuchung i.d.R. gleich oder ähnlich ist.
Merke: Eine Zweitmeinung ist gerade bei invasiven Therapien (OP, Arthroskopien etc.) sinnvoll. Die Zweitmeinung eines Therapeuten, der mit anderen Untersuchungsmethoden und Therapien arbeitet, um so mehr.
Ich haben oben beschrieben, wie es zu Fehlhaltungen und unnatürlichen Bewegungsabläufen kommt. So entstehen beispielsweise Beschwerdebilder, die schnell als Fibromyalgie oder Rheuma diagnostiziert werden.
In letzter Zeit häufen sich übrigens Patienten, die auf Rheuma medikamentös behandelt werden. In diesen Fällen lagen keine eindeutigen Rheuma-Diagnosen vor.
Seien Sie skeptisch und suchen Sie nach einem Therapeuten für eine Zweitmeinung....nicht einer Zweittherapie.
Aus meiner Erfahrung schließe ich, dass der Orthopäde in der Regel eher Chirurg ist als ein Bewegungsspezialist.
Das liegt natürlich auch nahe, da er normalerweise selbst nicht therapiert - eher aber invasiv arbeitet.
Nutzen Sie also die Chance, Ihre bestehende Diagnose in Frage zu stellen. Sie können trotz Arthrose schmerzfrei sein, einen Hexenschuss nach einer Behandlung los sein und und und.
Selbst bei notwendigen invasiven Eingriffen ist es grundsätzlich notwendig, Ursachen und Einschränkungen im Bewegungsapparat zu suchen und zu therapieren.
Physiotherapie und Reha helfen in der Regel, wenn überhaupt, nur minimal bzw. kurzfristig.
Quick Tipp
Meine langjährige Praxis zeigt, dass über 90 Prozent aller Gelenkschmerzen ihre Ursache nicht im Gelenk selbst haben, sondern in der umgebenden Muskulatur.
Finden Sie jetzt einfach heraus, ob das bei Ihnen auch der Fall ist und therapieren Sie sich selbst.






